患者さんのそれまでの人生、数十年の生活習慣の積み重ねが現在の腰痛につながるのですから、そんなに簡単に真の原因はわかりません。このプロセスを経ずに、MRIのみで確定診断し、手術で患部を切って、「はい、治りました」というのは慢性腰痛に対してはあまりに一面的な処置ではないでしょうか。
慢性の腰痛の治療を誤ると、寝たきりリスクが高まる
整形外科医は、ケガや事故などで負傷した腰椎そのものを治す急性の外科的手術の専門家です。しかし必ずしも慢性痛の専門家ではありません。
慢性腰痛の8割は筋肉のコリに関わりがありますし、じっくり調べる必要のある薬物療法、ましてや心理社会的な評価や治療は教わってもいないし、超面倒なため得意ではないのです。
長引く腰痛にもかかわらず急性腰痛のような対処をしたり、真の原因分析に至らなかったり、放置したりすると、腰痛ばかりではなく、ひざ痛、下肢痛を招き、寝たきりリスクが高まります。
寝たきりのリスクについては、私が著者と対談した書籍『道路を渡れない老人たち リハビリ難民200万人を見捨てる日本。「寝たきり老人」はこうしてつくられる』(アスコム)の第6章をご参照ください。
健康寿命の延伸、患者・家族の医療リテラシーの向上に加え、医者も知らない急性痛と慢性痛の違いもここで説明しています。医者とはいえ、自分の能力を客観的に判断できるとは限りませんから、医者を全知全能の神とあがめず、ご自身で慢性痛とは何かを理解するようにしてください。
医師を惑わせる「診断名の呪い」
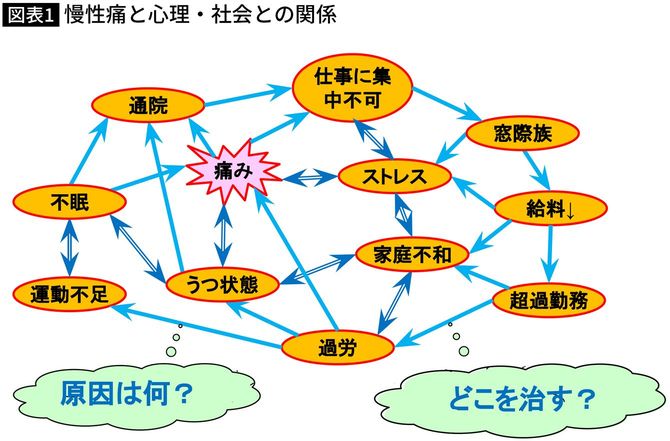
慢性痛が「こじれる」のは、画像検査など目に見えるものは信じやすいということ、慢性痛と心理・社会との関係、「診断名」への誤解などがあります。診断名の呪いとも言えるでしょう。
慢性痛においては、どんな診断名であろうと治療方針はあまり変わらないので、診断名は実は重要ではありません。そもそも何のために診断するのでしょうか? それは、診断に応じた適切な治療をするため、急性痛やガン性痛でないことの確認のためです。
陥りガチなワナとして、「診断名がつく⇒原因がわかった⇒治療法がある」あるいは「診断名がつかない⇒原因がかわらない⇒治療法がない」というパターンです。
本態性高血圧=原因がわからない高血圧、突発性難聴=原因がわからない難聴ですが、診断名がつくと原因がわかった=治療法があると思われてしまうことと同じです。遺伝子異常による先天性疾患の中には、原因が特定できているものもありますが、残念ながら決定的な治療法はありません。
画像診断の結果、「腰部脊柱管狭窄症」と診断されるケースがよくあります。あまりに痛みがひどいと手術に誘導されるケースもあります。しかし画像で異常が見つかっても、それが痛みの真の原因とは限りません。同じ「腰部脊柱管狭窄症」でも必ず痛みが出るわけではないからです。
真の原因を探るには、患者さんの話や、身体所見から原因を探っていき、あくまでもその確認として画像診断を使うという「真逆のアプローチ」が必要です。