米国73.1%、日本11.6%…なぜ広まらなかったのか
この硬膜外無痛分娩の先進国としては、米国やフランスが挙げられる。硬膜外分娩率は米国では73.1%(2018年)、フランスでは82.2%(2016年)と報告されているが、日本では11.6%(2023年)と極めて少数である。
その理由としては「健康保険の適応外で高価(5万~20万円)」であり、「日本社会は女の痛みに鈍感」「痛みに耐えて出産することを美徳とする文化」を挙げる有識者もいる。
そういう面もあるだろうが、何より最大の理由は麻酔科医の絶対数が不足しており、手術の麻酔を手掛けるだけで精一杯で無痛分娩をカバーできる余力がないということだ。米国では「麻酔看護師」という「専門的なトレーニングを受けた看護師が簡単な麻酔を行う」制度があり、無痛分娩においては貴重な戦力となっているが、同様の職種がない日本が真似することはリスクが大きい。
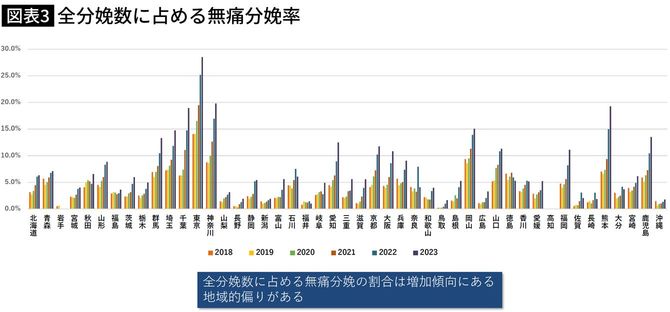
無痛分娩の実施率は日本国内でも地域格差が大きく、トップの東京都は約28%だが、地方では2~3%の都道府県も複数存在する(図表3、2023年)。麻酔科医数に余力のある東京都では無痛分娩は広まりつつあるが、手術麻酔で精一杯の地方病院では今なお“贅沢品”なのだろう。
また、コロナ禍でも問題になったが、日本の病院は小規模施設が多数乱立する非効率的なシステムであり、産科も例外ではない。医師の人数「産婦人科2名、麻酔科1名」の施設を10件維持するよりは「産婦人科20名、麻酔科10名」の施設1件の方が、効率的で「医師の働き方改革」にも有効だ。しかし、「産科をなくすな!」といった自治体などの抵抗勢力に阻まれて、「医師の働き方改革」が始まった2024年度になっても集約化が進んでいない。
マンパワーが不足気味の小規模病院では、無痛分娩の麻酔事故がいくつか報告されている。2021年には無痛分娩の麻酔事故で母子ともに障害が残り、医療訴訟で約3億円を敗訴しており、2023年には無痛分娩後の31歳妊婦死亡について7500万円で和解が成立している。大きな病院ならば事故がないと思いきや、2017年には順天堂大学で「無痛分娩の際に子宮が破裂して死産になったのは医師らの過失が原因だ」として1億4000万円の賠償金を求めて提訴されている。
24時間体制がつらい、無痛分娩という仕事
日本の医師数そのものは年々増えてはいるが、断トツで不人気で減少傾向にあるのが産婦人科、中でも産科である。分娩はいつ始まるかわからないため、産科施設では24時間365日体制で誰かが働かなくてはならない。
無痛分娩を担当する麻酔科医も同様であり、安全な無痛分娩を提供するには24時間体制での無痛分娩トレーニングを受けた医師によるカバーが必須となるが、今どきの若手医師にとっては魅力的な働き方ではないだろう。
近年、女医率増加により、夜通し働く当直医の担い手が減少しており、さらに2024年から罰則付きになった「医師の働き方改革による労働時間制限(時間外労働は年960時間以内)」は、無痛分娩への大きな向かい風ともなっている。2023年には麻酔科医不足を理由に「安全な麻酔を提供できない」と大阪大学が無痛分娩から撤退してニュースになった。