早めの気づきと対応で心不全リスクに備える
心不全とは、心臓の動きが弱まり、全身に十分な血液が送れなくなることで、徐々に悪化していく病態を指す。原因疾患には虚血性心疾患や高血圧などさまざまなものがあり、心臓弁膜症もその一つとして挙げられる。調査(※1)によれば、心臓弁膜症は心不全患者の約5人に1人が該当し、心不全を引き起こす原因の第2位となっている。
心臓には4つの弁があり、血液の流れに合わせて開閉を繰り返している。これらの弁に障害が起きて本来の機能が果たせなくなった状態が心臓弁膜症だ。弁がうまく開かなくなって血流が妨げられる「狭窄」や、逆に弁の閉じ方が不十分なために血液が逆流してしまう「閉鎖不全」になることがある。
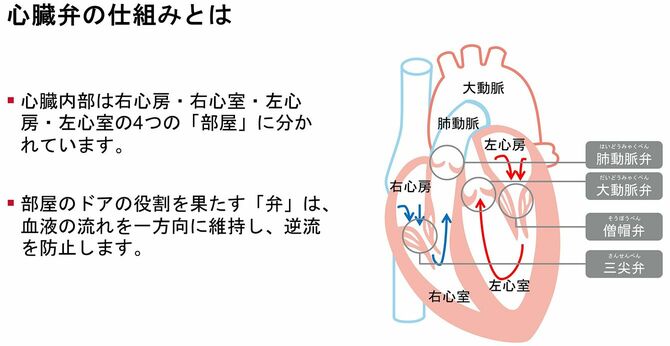
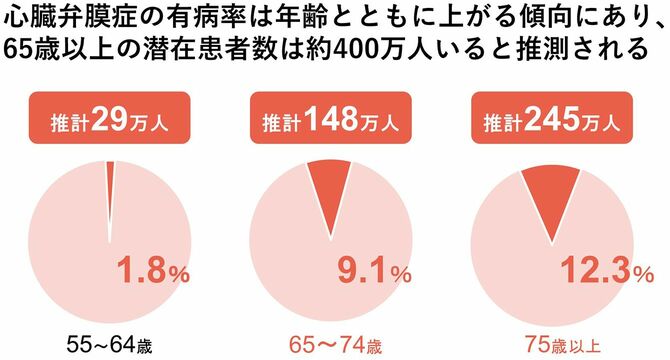
「日本における死因の第1位はがんですが、第2位は心疾患で(※2)、その約4割(※3)が心不全によるものです。高齢になるにつれ心臓弁膜症の有病率は上昇し、65歳以上では400万人(※4、5)の潜在患者がいると推測されています。今後ますます高齢化が進むにつれ、心不全患者が大きく増加する『心不全パンデミック』とも表現される状況が懸念されているのです」と出雲医師は話す。
心不全ガイドラインによれば、心不全にはがんと同じように4段階のステージがある。心不全リスクがあるステージA、心不全の症状が起こる手前のステージB、心不全が発症したステージC、進行して治療困難となったステージDの4つである。出雲医師は「ステージBには心臓弁膜症も含みます。このステージBの状態をいかにコントロールし、ステージCに移行させないかが極めて重要です」と説明する。
「ひとりひとりに合った治療法の選択」をチームでサポート
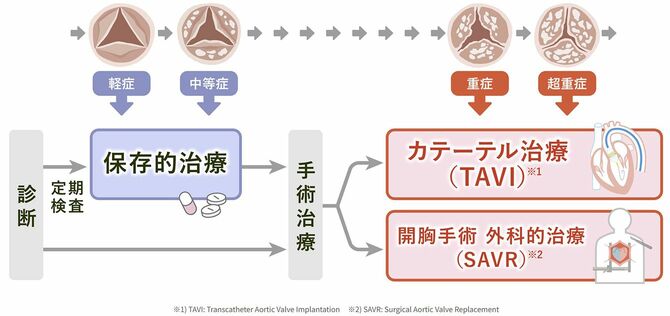
軽症から中等症の段階では、心不全などの症状を和らげる薬を使用しながら経過観察を行うことが多い。進行して重症化すれば手術治療が必要になる。
手術治療は大きく分けて、開胸手術とカテーテル治療の2通り。開胸手術は胸を切開して心臓に人工弁を留置する方法で、長年行われてきた治療だ。カテーテル治療は、足の付け根などから管を入れて心臓まで到達させて治療を行う。適応やリスクは個々の患者の状態によって異なるため、そうした背景や生活への希望も踏まえながら、医師と治療方針を検討していくことが重要となる。
「私の場合、まず開胸手術・カテーテル治療それぞれの特徴と考慮点を説明します。必要に応じて、外科医との相談の機会も作り、患者さん自身に理解を深めながら考えてもらっています。『できるだけ長く安定した状態を保ちたい』という方もいれば、スポーツを趣味としているから『元の生活に速やかに戻り、活動的な毎日を楽しみたい』という方もいます。また、ご家族の意向も大切なので、そちらの意見も尊重しつつ治療方針を決定しています」と出雲医師は話す。こうした意思決定を支えるため、医師、看護師、ソーシャルワーカーなど多職種が連携し、患者の希望や生活背景を共有しながらサポートしているという。

聖マリアンナ医科大学 循環器内科 教授
聖マリアンナ医科大学病院 循環器内科 診療部長
2004年3月、聖マリアンナ医科大学医学部卒業。2010年3月、聖マリアンナ医科大学大学院医学研究科(循環器内科専攻)大学院博士課程修了 博士(医学)取得。2010年4月、米国カルフォルニア州 Cedars-Sinai Medical Center留学。2011年12月、聖マリアンナ医科大学 循環器内科助教等を経て、2024年4月より聖マリアンナ医科大学循環器内科教授を務める。日本内科学会総合内科専門医、日本循環器学会専門医、日本超音波医学会専門医/指導医、日本心エコー図学会専門医。専門領域は心臓超音波、弁膜症、心不全。
気づきにくく、言葉にしにくい心臓弁膜症、その理由
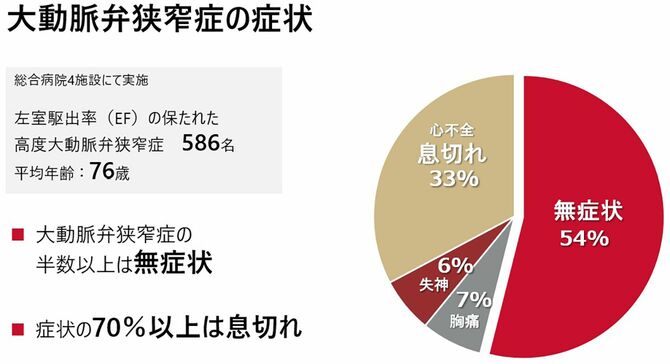
心臓弁膜症は早めの気づきと適切な対応が重要である。しかし実際には、気づかれにくい疾患だ。心臓弁膜症の主な症状は息切れや動悸、胸の痛み、失神(気を失う)というものだが、心臓弁膜症の一種、大動脈弁狭窄症について行った調査(※6)では、患者の半数以上は無症状だった。つまり、健康診断などでたまたま見つかるケースが少なくないのである。また、症状が出ても「加齢によるもの」と受け止めてしまい、受診につながりにくい側面がある。特に、最も多い自覚症状である息切れは、喫煙による肺疾患、貧血、狭心症や心筋梗塞といった他の心疾患でも起こり得るものなので、心臓弁膜症との関連に気づきにくい。
出雲医師も「息切れなどの自覚症状があっても、診察でそれらを十分に聞き出せないこともあり、特に高齢の患者さんからは、短い診察時間で正確に情報を得る難しさを感じています」と話す。
心臓弁膜症をめぐる患者側と医師側のコミュニケーションの難しさは、エドワーズライフサイエンス合同会社が行った意識調査(※7)の結果にも表れている。「患者が症状を伝えるシーン」で困難を感じたと答えた割合は患者側で33%、医師(循環器内科医)側で56%にものぼる。また、「医師が治療について説明するシーン」で困難を感じたと答えた割合は患者側が37%だったのに対し、医師側は77%にものぼった。診療の場面では、限られた時間や情報の中で対応する医師側の難しさも浮き彫りになっている。
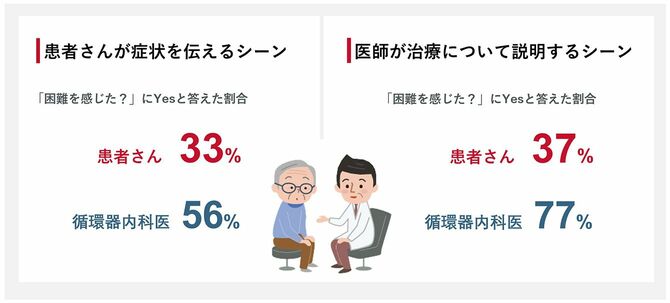
この結果について、出雲医師は「医師側は、まずは症状を伝えやすい環境を整えていくことが大切です。また、心臓弁膜症は聴診や心電図など一般的な検査で見つかることが多いので、健康診断から受診につなげるためにも、啓発活動が重要だと感じました」と述べる。
一方、患者側の立場として寺田氏は、「医師と円滑に意思疎通できるようになるまでに、ある程度の時間を要した経験があります。私のほうも身構えてしまっていたのかもしれません」と振り返る。「医師は疾患や身体の部位に焦点を当てて診療されます。一方で、患者にとって病気は生活の一部であり、仕事や暮らし全体との関わりの中で、体調の変化に気づくことも少なくありません。そうした生活全体の視点を共有する難しさを感じました」(寺田氏)

一般社団法人心臓弁膜症ネットワーク 理事
社会福祉士・精神保健福祉士、一般社団法人日本循環器協会 理事
1976年生まれ。42歳のときに大動脈弁閉鎖不全症と診断され、現在は経過観察中。就寝中に胸から肩、背中にかけて痛みを感じ、主治医に相談したことをきっかけに心エコー検査を受け、2018年8月に診断を受ける。10代で発症した全身性エリテマトーデス(SLE)をはじめとする慢性疾患に加え、妊娠・出産、産後うつを経験。医療的支援だけでなく、生活面・心理面・社会的側面を含めた包括的な患者支援の重要性を実感。慢性疾患のセルフマネジメントを学ぶ中で、医師との関係性の大切さにも気づき、患者会活動に参加。
伝えたい症状を漏らさない、診察時の「メモ活用術」
前述のとおり、医師側も限られた時間で患者から必要な情報をすべて聞き出すのが難しいという事情もある。患者側も、看護師には言えても医師には面と向かって話しづらいこともあるだろう。そのための一つの解決策として、出雲医師はこう提案する。
「私の場合は、医師に話したいことや聞きたいことを診察の待ち時間に紙に書いておいてもらうようにしています。そのメモをもとに話をすれば、伝え漏れを減らし時間の有効活用にもつながります。もし診察で伝えきれなかったことがあれば、看護師に補足してもらうようにしています。また、端的にわかりやすく説明できるよう、人工弁や心臓の模型、絵などを使って話をするようにもしています」
普段はソーシャルワーカーとして働く寺田氏も「私も仕事で患者さんから『医師に症状をうまく伝えられない』という話を聞くので、症状を書いたメモを医師に渡す方法を提案しています。また、私自身も、主治医が絵を描きながら説明してくれたことで、心臓の状態がよく理解できたという経験があります。その絵はいまも大切に保管しています」と出雲医師に賛同する。その上で「なかなか難しいかもしれませんが、体調の変化をできる限り把握し、医師に伝えようとする姿勢が大切だと思います」と続ける。
「家族の同席」は情報共有を助ける
心臓弁膜症の患者は高齢者が多いことから、出雲医師は治療の説明の際には可能な範囲で患者の家族にも同席してもらっているという。「特に離れて暮らしているご家族の場合、帰省したときに患者さんに対して、歩くのが遅くなった、なんだか元気がない、やせた気がする、などのちょっとした変化に気づきやすいのです。そうした情報は診察の参考になります。治療の説明時に限らず、65歳以上の患者さんの診察時には、ご家族の同席があれば医師側も患者さんの様子を把握しやすくなりますし、患者さん側にも医師による説明を理解してもらいやすくなるので、情報共有の面で助けになります」と出雲医師は話す。
一方で、受診時に患者が自分の状態をよく見せようとしてしまうケースもある。「患者さんに実際に数メートル歩いてもらったりして、患者さんの身体の状態を確認しています。そうすることで、ご本人の認識と実際の状態に差がないか把握しやすくなります」と出雲医師は言う。
心臓弁膜症は早期に把握し、適切に治療することが大切であり、速やかな受診が治療の鍵を握る。寺田氏も「健診で指摘があってもすぐに受診せず、おおごとになってからやっと受診したという話もよく聞きます。『もっと早く病院に行けばよかった』という声もあるので、健診結果に問題があればすぐに受診してほしいですね」と語る。
適切な診断・治療につなげるために、寺田氏は「患者同士の勉強会や交流会では、私はまずは聴診をしてもらいましょうと提案しています」と言う。出雲医師も「一般内科でも、聴診で心雑音があれば循環器内科に紹介してもらえると思います。循環器内科に来てもらえれば、症状が心疾患によるものなのか、別の疾患によるものなのかわかりますから」と寺田氏の提案を後押しする。
心臓弁膜症は、心不全の原因の一つになり得る疾患であり、重症化すると日常生活に支障をきたし、予後にも影響を及ぼす場合がある。早い段階での気づきと適切な受診を通じて、患者一人ひとりが生活の希望に沿った治療について考え、理解を深めていくためには、患者や家族、医療従事者の間での円滑なコミュニケーションが欠かせない。自身や家族の体調の変化に意識を向け、異変に気づいた際には、早めに医療機関へ相談することが望まれる。
エドワーズライフサイエンス
エドワーズライフサイエンスは、構造的心疾患の領域において、患者さん中心の医療イノベーションを創出・提供する世界的リーダーです。患者さんを助けたいという情熱を原動力に、世界のヘルスケアの現場で医療従事者や関係者とのパートナーシップを通じて、患者さんのより健やかな生活の実現に取り組んでいます。
1960年に、発明家マイルズ・ローウェル・エドワーズがオレゴン大学のアルバート・スター博士との共同開発によって、世界で初めて人工心臓弁の製品化に成功しました。それ以来、心臓弁膜症治療に関わる技術の発展に取り組んできました。
2000年代以降は、開胸を行わずにカテーテルを用いて治療を行う「経カテーテル大動脈弁治療(TAVI)」を実用化し、現在では世界中で多くの患者さんの治療に用いられています。さらに、僧帽弁や三尖弁に対する治療技術の開発も含め、構造的心疾患や心不全の領域において、さまざまな治療アプローチに関する取り組みが進められています。
一般社団法人心臓弁膜症ネットワーク
「多くの人の心臓弁膜症治療経験を、これから診断・治療を受ける人に役立ててもらう場を提供したい」との思いから立ち上げられた患者会です。心臓弁膜症をもつ人たちが主体となって運営し、ウェブサイトでの情報発信、患者や市民向け講演会等への参加、患者・経験者交流会や勉強会などの活動を通し、心臓弁膜症への理解促進や、心臓弁膜症をもつ人を取り巻く環境をよりよいものにすることなどを目的に活動しています。
※1 Ide T, et al. Circ J 2021;85:1438-1450.
※2 厚生労働省「令和6年(2024年)人口動態統計(確定数)の概況」(死因順位別死亡数・構成割合)
https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/kakutei24/index.html
※3厚生労働省「人口動態統計(確定数)」 心疾患による主な死因別死亡数(心不全を含む)
https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/kakutei24/dl/11_h9.pdf
※4 Nkomo VT, et al. Lancet. 2006;368:1005-11.
※5 総務省統計局. 人口推計の結果の概要 令和2年4月報(令和元年11月確定値).
https://www.stat.go.jp/data/jinsui/pdf/202004.pdf
※6 対象:4施設、左室駆出率(EF)の保たれた高度大動脈弁狭窄症586名、平均年齢76歳。Izumo M, et al. J Cardiol. 2017;69:110-118.
※7 対象:生活者(65歳以上男女)、医師(循環器内科)。回収サンプル数:生活者1,620人(内訳:健康な方〈指定の症状未経験者〉648人、息切れ・動悸・胸の痛み経験者972人)。循環器内科医 70人。期間:2025年11月15日~12月15日。方法:全国インターネット調査。
