※本稿は、平松類『眼圧を下げるには? 失明を避けるには? 緑内障について平松類先生に聞いてみた』(Gakken)の一部を再編集したものです。
緑内障は手術が必要か
→お答えしましょう!
基本の治療は目薬です。レーザー治療や手術は、目薬の効果が期待できない場合の最後の手段です。
原則として、緑内障の基本治療は目薬です。あくまで手術は、目薬の効果が乏しいときや基本的な治療を続けても失明する可能性がある場合に最終手段としておこなうものです。
また、前提として知っておくべきこととして、緑内障という病気は、レーザー治療や手術をしても症状が改善することはないということです。たとえ手術が成功しても現状維持にとどまり、症状の改善はできません。それどころか、後述するような手術によるリスクもあるため、より慎重に判断すべきです。緑内障の目薬は、すべて眼圧を下げる目的で使われます。目薬で3割程度眼圧を下げることができれば、70〜80%の患者さんは、視野欠損の進行が抑えられます。しかし、目薬によって目標眼圧まで下がっても、視野欠損の進行が止まらない患者さんが20〜30%存在するのも事実です。

レーザー治療には大きなリスクがともなう
その後、新しい目薬に変更したり、追加で処方しても視野欠損の進行が止まらない場合には、目薬だけではなく、レーザー治療や手術への移行を余儀なくされるケースがあるのです。
目薬にも副作用による不調は存在しますが、レーザー治療や手術には、はるかに大きなリスクがともないます。目がゴロゴロするなどの不調が生じたり、手術後に視力が低下することもあります。
特に視野の中心部が欠損している患者さんは、手術の影響で中心視野が少し欠けただけでも大きく視力が低下します。
それでも、手術によって現状の視野を維持することは重要です。なぜなら今後生まれる新しい治療法に希望をつなげることができるからです。
レーザー治療・手術はリスクをともなう
目がゴロゴロする、視力が低下する
チェック:未来のために現状の視野を維持する
緑内障治療の研究は世界中で進められています。すでに再生医療や遺伝子治療の分野では、緑内障を改善するきっかけになりそうな研究結果も示されています。未来のために、いまある視野をしっかり維持することが大切です。
レーザー治療で眼圧を下げる
→お答えしましょう!
2~3年、眼圧が下がる患者さんは70%程度ですが、現状の視野を維持するためには重要です。
緑内障のレーザー治療や手術には、多くの種類がありますが、それらはすべて眼圧を下げることを目的におこなわれます。
具体的にいえば、眼球内の房水の流れをよくするために、手術によってその詰まりの原因を取り除いたり、新しい通り道をつくるのです。
房水の詰まりを除去したり、新しい通り道ができれば、もちろん眼圧は下がります。しかし、それでも100%成功したとはいえません。
なぜなら、詰まる部分を除去したり、新しい通り道をつくっても、時間が経過するとその部分が再び塞がってしまうこともあるからです。
レーザー治療や手術によって房水の流れがよくなっても、2〜3年維持される確率は70%程度。残りの約30%の患者さんは、処置した部分が再び塞がり、眼圧が上昇してしまうのです。
30%の人は術前に戻ってしまうが
レーザー治療や手術は、目の不調が生じたり、視力が低下するリスクをともないながらも症状が改善されることはなく、30%の人は術前の状態に戻ってしまいます。たとえ成功しても、現状の視野を維持できるだけでは割に合わないとついつい考えがちです。それでも現状の視野を維持し続けることは、近い将来に新たな治療法と出会う日のために重要であるといえます。
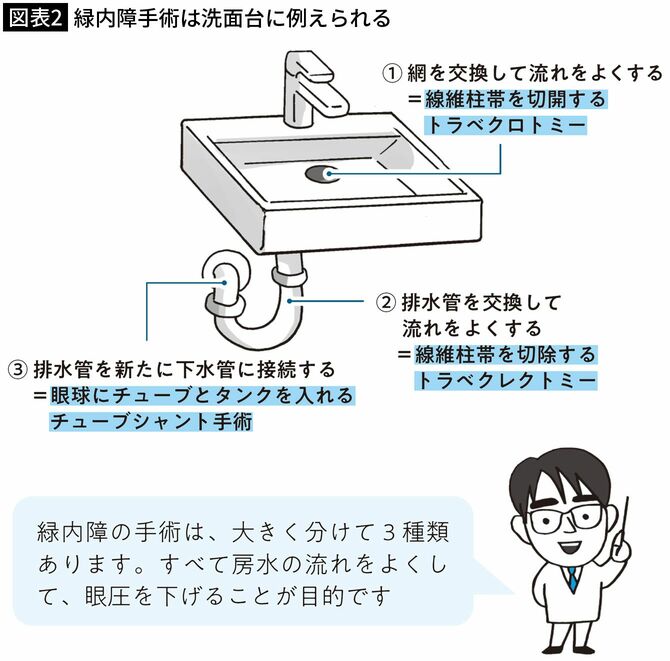
緑内障手術は洗面台に例えられる(図表2)
① 網を交換して流れをよくする=線維柱帯を切開するトラベクロトミー
② 排水管を交換して流れをよくする=線維柱帯を切除するトラベクレクトミー
③排水管を新たに下水管に接続する=眼球にチューブとタンクを入れるチューブシャント手術
◎ポイント:3種類の緑内障手術
上記の①は房水の排水口である線維柱帯を切開して詰まりを治す、②は線維柱帯を切除して新しい排水管にする、③は眼球内にチューブとタンクを設置して排水を促進する手術です。
医師の理想は目薬治療だが…
→お答えしましょう!
目薬では視野欠損が止まらない、症状の進行スピードが早いなど、やむを得ない場合に手術をすすめます。
医師からレーザー治療や手術をすすめられると、多くの患者さんはとまどいます。
その原因は、患者さんからすると、突然医師が手術の話をしてきたように感じるからです。
私のもとにも、セカンドオピニオンを求める患者さんがたくさんいらっしゃいます。
みなさんからお話を聞いた印象では、多くの医師は「問題ありません」もしくは「悪くなっています」の2つのワードでしか患者さんに状況を伝えないようです。つまり、診断時における患者さんへの説明が不十分なわけです。
一口に「問題ありません」と言っても、実は「ちょっと進行しているな。いまは大丈夫でも、もう少し様子を見て手術を考えるべきかも?」などと医師が先の見通しについて考えている可能性は十分あります。
一方、医師から問題ないと言われた患者は安心してしまうわけですから、次回の通院で急に手術をすすめられると、「突然、手術の話をされるなんて……」とびっくりしてしまうのも当然です。

緑内障の基本治療は目薬だが…
緑内障の基本治療は、目薬です。目薬にも副作用はあるものの、レーザー治療や手術と比較すれば、その危険性は微々たるものですので、私も含めて、ほとんどの医師はなるべく目薬での治療を継続したいと考えています。
しかし、思うように眼圧が下がらない、眼圧が極端に高い、視野欠損の進行が止まらない、進行のスピードが早い、そもそもの状態が悪い、年齢が若いので進行を抑えたい、目薬を点眼できない体質や事情がある……などの場合は、レーザー治療や手術をすすめることとなり、ケースによっては緊急的な処置が必要になることもあります。
10~20代の若い世代の人は、緑内障になると初期であってもレーザー治療や手術をすすめられることが多々あります。その理由は、若い人が緑内障になる場合は、房水の流れが先天的に悪いという原因があることが多いからです。
一般的な緑内障にはSLTが効果的
→お答えしましょう!
レーザーで房水の詰まりを解消する治療が主流です。房水の新しい通り道をつくる方法もあります。
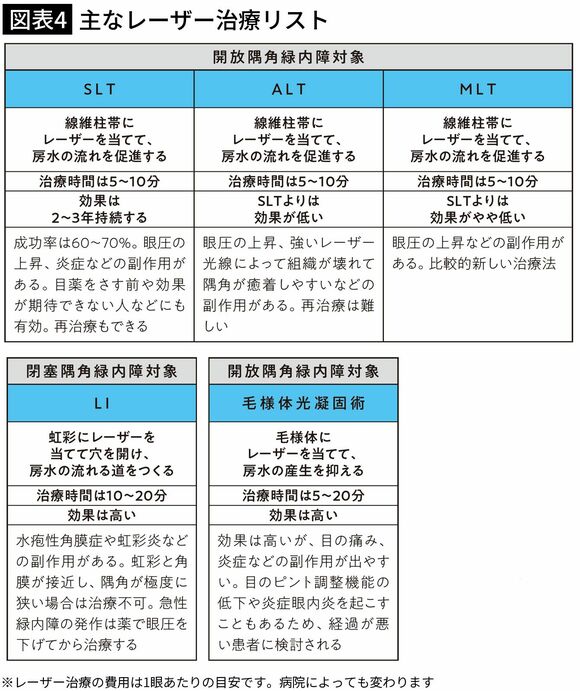
一般的な緑内障である開放隅角緑内障では、目の線維柱帯にレーザーを当てて詰まりを解消して、房水の流れをよくします。現在、主流とされているのはSLT(選択的レーザー線維柱帯形成術)で、海外では目薬よりも評価が高く、今後は日本でも目薬に代わって基本治療となる可能性もあります。治療時間は5〜10分程度と負担が少なく、成功率は60〜70%とされ、2〜3年は効果が持続します。
同様のレーザー治療には、その他にアルゴンレーザーによるALT、マイクロパルスレーザーによるMLTなどがあります。
開放隅角緑内障のレーザー治療
開放隅角緑内障のレーザー治療には、毛様体光凝固術(マイクロパルス経強膜毛様体光凝固術)もあります。これはレーザーによって、房水を産生する毛様体の働きを抑える治療法です。治療時間は5〜20分程度と短く、眼圧下降効果は約5mmHgと高いものですが、炎症による痛みが出やすく、目のピント調節機能の低下などのリスクがあり、主に最終手段として用います。
閉塞隅角緑内障の場合には、眼球の虹彩にレーザーを当てて穴を開け、房水の新しい通り道をつくるLI(レーザー虹彩切開術)によって緑内障の発作を防ぎます。
図表4でご紹介しているレーザー治療は、1~3割負担の保険適用であれば、すべて1眼あたり1~3万円程度で受けることができます。
3種類の手術方法
→お答えしましょう!
線維柱帯を切開して房水の詰まりを解消する手術、切除して新しい通り道をつくる手術などがあります。
緑内障の手術は、主に3種類に分類されます。
基本となる手術は、最も効果が高いトラベクレクトミー(線維柱帯切除術)です。このトラベクレクトミーは、房水の排水口となる線維柱帯を切開する手術です。
手術時間は20〜60分で、3年間効果が持続する患者さんが70%強といわれています。術後に、管理入院が必要になることもあります。
また、術後に目が見えにくくなったり、視野が欠損するリスクもあり、定期的な経過観察が必要です。さらに術後はコンタクトレンズの使用が不可能になるデメリットもあります。

70%の人は約3年間効果が持続
緑内障の症状が軽めの患者さんには、トラベクロトミー(線維柱帯切開術)が多く用いられます。効果はトラベクレクトミーよりも限定的ですが、70%の人は効果が約3年間持続するとされています。術後の制約やリスクがあまりなく、手術時間は30分程度で日帰りも可能です。ただし、必ず出血をともない、大量出血すると視力が低下するリスクもあります。
チューブシャント手術(インプラント手術)は、トラベクレクトミーやトラベクロトミーの治療効果が芳しくなかったり、他の目の病気が引き起こす緑内障の場合などに用いられます。

