※本稿は、石浦章一『70歳までに脳とからだを健康にする科学』(ちくま新書)の一部を再編集したものです。
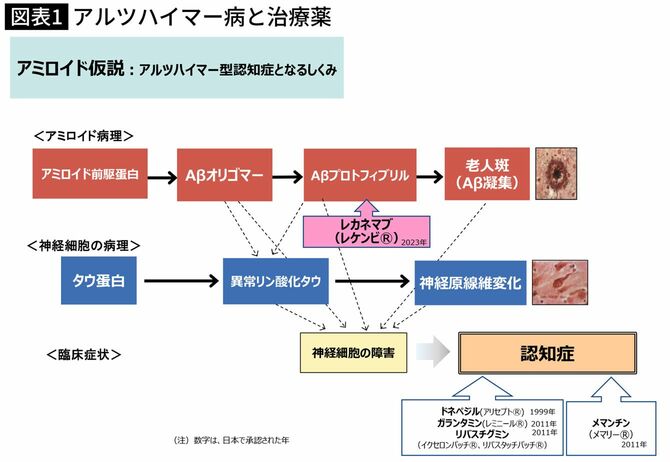
アルツハイマーを引き起こす脳内の神経細胞の老人斑
アルツハイマー病では何が起こっているかということ、脳内の神経細胞の外側に老人斑ができます。この老人斑は、実は、今から40年くらい前に主成分が報告されていて、それがアミロイドβタンパク質(Aβ)というペプチドでした。たった40個近くのアミノ酸が結合している小さなタンパク質だったのです。
このAβがどうしてできるかを調べれば、この病気の原因が分かることになります。そこで、世界中の研究者が競争して意外と早く原因が明らかになりました。このAβは、実は、アミロイド前駆体(APP)という非常に大きなタンパク質の一部であることがわかってきました。このアミロイド前駆体がβ部分、すなわちAβの先端で最初に切断されます。次に、ガンマ(γ)部分というもう少し後ろの部分でも切断されるとAβが作られるのです。
アルツハイマー病の最新治療の仕組みとは?
そこで、根本治療のことをご紹介しましょう。アルツハイマー病の新薬というのは、脳内の老人斑をなくすことを目的とするものです。どうやって老人斑を除くかというと、Aβに対する抗体を使って取り除くのです。
最初に報告されたのは2016年で、アデュカヌマブという抗体です。これはAβが数個集まったAβオリゴマーに対する抗体です。Aβオリゴマーが神経細胞を殺すと考えられています。このアデュカヌマブを静脈注射すると脳の老人斑が消えるという報告が『ネイチャー』という雑誌に報告されました。その抗体の量を増やせば増やすほど、老人斑がきれいに消えるということが分かり、このアデュカヌマブという抗体は理想の新薬ではないかと報告されたのです。
ところがアデュカヌマブを作った企業が、2019年の3月に、この開発を中止すると発表しました。どういうことかというと、よく調べてみると効かなかった、ごめんなさい、というわけです。これも奇妙な話です。実際の結果ではどうだったかというと、多くの症例で調べてみると、アデュカヌマブを大量に投与した群では少し効いているけれども、少量投与した群では全く効いていない。平均すると、あまり効いていなかった。だから駄目でしたと発表したのです。
しかし同年9月に、もう1回調べ直したら、大量投与の人はちゃんと効いているので、いいかもしれないと再発表しました。所詮、差があるかどうかのギリギリの線だったというのが本当のところで、何とか良い効果を発表したいという企業の姿勢が丸見えとなりました。
2022年と23年には新しい治験結果が発表されたが……
2022年から2023年にかけて、さらに進展がありました。Aβに対するいろいろな抗体が多くの企業によって作られ、治験結果が続々と報告されるようになりました。Aβ1分子に対するものやAβオリゴマー(多量体)に対する抗体、Aβ線維に対する抗体などを使った治験の結果です。同じAβでも集合している分子の数が違えば全体の形が異なるため、当然、違う抗体ができるのです。
また人に投与するためには抗体(本体を免疫グロブリンIgGと呼びます)をたくさん作らないといけないので、培養細胞を使ってモノクローナル抗体という特殊な抗体を作ります。一般には、マウスの細胞を使うのですが、そうするとマウスIgGができ、そのマウスのタンパク質を人間に投与すると異物として認識されて排除されてしまいます。これを防ぐために、遺伝子工学的にそのタンパク質の大部分をヒトのIgGに変えてしまうのです。これをヒト化抗体と呼んでいます。
レカネマブによって認知症が27%改善されたという報告
最初に小さい1分子のAβに対する抗体ソラネツマブが作られましたが、臨床試験では患者さんに対して認知機能低下効果が認められなかったのです。そこで線維状になったAβに対する抗体アデュカヌマブが作られたのですが、先ほど述べたように玉虫色の結果しか得られませんでした。
そこで、その中間型でもあり毒性も高いAβオリゴマーに対する抗体レカネマブが作られました。レカネマブは老人斑を除く効果があっただけでなく、認知症の症状が27パーセント改善されたと報告されました。また、別企業が作ったドナネマブという抗体にも同様の効果が認められました。
このレカネマブのニュースが、まるでアルツハイマー病の完璧な治療薬ができたように大きく報道されました。なぜなら、今まで認知症の症状を改善する薬は1つもなかったからで、加えて老人斑が大きく減少したこともうれしい報告でした。開発に我が国の企業が関与していることもニュースバリューが大きくなった原因でした。
治験前は数百人の患者さんの認知機能の平均点は3.17と3.22でした。どちらも、かなりアルツハイマー病の症状が進んでいます。1年半後には、レカネマブ群が4.38に、対照群が4.88に下がりました。約3.2から4.88に落ちるはずのところを4.38に抑えた(これが27パーセント認知機能低下を抑えたという意味)というわけです。この効果が大きいかどうか、病気になった場合にこの抗体医薬を使うかどうかは皆さんが判断すべきものですが、ゴミのような結果と言われても仕方ないほど、小さい効果であることも事実です。
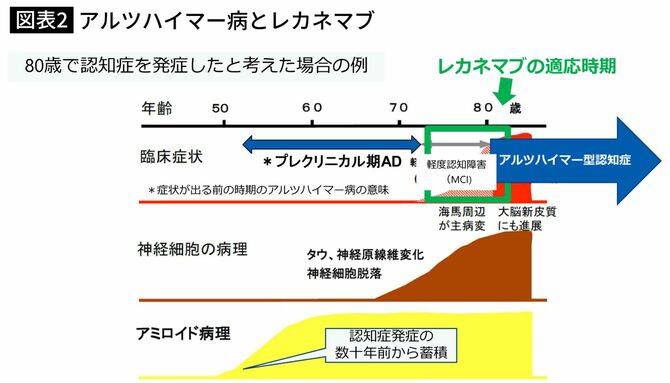
註)レカネマブの使用には、専門的な知識を持つ医師による診断、認知機能の検査、脳にアミロイドが蓄積していることの確認(検査)、当該医療機関で副作用を管理できる体制等が必要。
・適応時期は限定的なため、適切な説明が行われるよう啓発が必要。
・アルツハイマー病でも適応外の時期の人や、アルツハイマー病以外の認知症の人への配慮が必要。
いったん認知症になった人に投与しても良くなるはずはない
同じようなAβオリゴマーの抗体ガンテネルマブ(また別の会社が作ったものです)は効かなかったと報告されました。
治験によると、同じオリゴマーの抗体でも、レカネマブとドナネマブは効いて、別企業のガンテネルマブは効かなかった。つまりどちらにしても、ギリギリの線であるというのが現状です。
データを見て気づくことは、根本治療の割には、結果が良いか悪いかのギリギリの数値です。どうしてこういうことが起こったと思いますか? それは、実は、患者さんの問題なのです。つまり、いったん認知症になった人に投与しても、認知症の人は神経がなくなって壊れた人ですから、いくら治療しても良くなるわけがありません。だから、このような治験をするためには、認知症になりそうな人を選んで治療しなければいけないのです。なりやすい人を対象に、何もしない場合(対照実験と言います)と薬を投与した場合を比べないといけないのです。ここがアルツハイマー病治療の難しい点です。
「アルツハイマー病になりやすい人」を見つけ治療する難しさ
もう一つは、最大25年間も治療しなければいけないのです。それも大変です。注射1回か2回で治るようなものではありません。ところが今の臨床試験は、最大2年ほどで結果を出さないといけないのです。そのために、ギリギリの結果でも有意差があればいい、という判断になってしまいます。その2つの問題で、このアルツハイマー病の治験はうまくいっていない場合が多いのです。
そうしますと、私が言ったようにアルツハイマー病になりやすい人を見つけて治療しなければいけません。そうすると対象は脳に老人斑がある人か、アポE4遺伝子(アルツハイマー病を引き起こす原因遺伝子)を持っている人です。ここにも微妙な問題があります。治療しようとすると、その人がアポE4を持っていて、将来ぼける可能性が大きいことが本人にも分かります。本当はそういうことを知らせたくない。なぜかというと、本人が分かってしまうと、下手すると本人がうつ病になる場合もある。だから、このような研究は非常に難しいのです。また二十何年も投与しなければいけないとなると企業にも大きな負担になります。
新薬の値段は年間298万円、他の病気があり投与できない人も
それから、このモノクローナル抗体アデュカヌマブ、レカネマブ、ドナネマブを投与した実験では、一部の人の脳に副作用が出るのです。ちょっとした出血とか、脳がちょっと腫れる(浮腫、腫脹)のです。もっと大きな問題は、血管にアミロイド(Aβが不溶性線維たもの)がある人に抗体が作用すると、Aβがなくなると同時に血管が傷つき大出血し死亡するケースが見られたのです。
ということは、脳梗塞が起きて血をサラサラにする薬を投与している人には、新薬を使いにくいことが分かります。血管にアミロイドが蓄積している人も同様です。これを判定するのはなかなか難しい問題で、どういう人を治療対象にするかが、新薬の値段(2023年末に、年間298万円と発表されました)とともに、今後の治療のポイントになっているのです。

