がんのリスクコントロールの要は、なにはともあれ相手を知り、自分が講じられる手だてを知ること。昭和大学医学部乳腺外科教授・同大学病院ブレストセンター長の中村清吾先生にお話をうかがいました。
アンケート協力=NTTコム オンライン(25~45歳の仕事をもつ女性1070人が回答。調査期間は2015年4月24日~27日)
乳がん
●乳がん:女性のがん全体の約23%を占める。遺伝性のものは全体の約5~10%。女性ホルモン(エストロゲン)が発生に関係し、飲酒習慣や喫煙で発症リスクが上昇。
がんの予防・治療は目まぐるしく変化する選択肢から、ベネフィット(利益)とリスク(害を被る可能性)を検討し、決断を繰り返すプロセスの連続。その好例が乳がんの手術で、しこりとその周囲を切り取り、乳房を残す「温存手術」と、乳房をすべて切除する「切除手術」の2つの選択肢があります。女性にとって乳房を失うことは耐え難い苦痛。数年前までは、悩んだ末に無理な温存手術を選び、再発の辛さを味わうケースや、左右差を生じ、整容性に乏しいケースも見られました。
しかし、術式が進化した現在では、より美容面に配慮した温存手術、乳房切除手術と形成外科による美しい乳房を作る乳房再建手術、という選択肢に変わっています。乳房再建手術は文字通り「乳房を再び作り直す」手術。自分の背中やおなかの筋肉と脂肪を使って乳房を形成する方法と、シリコン製の人工乳房を挿入する方法があります。以前は全額自己負担で100万円以上の費用が必要でしたが、現在はどちらも保険適用となっています。
特に、形が美しく体への負担が少ないしずく形の人工乳房が保険適用された後は、より再発リスクが少ない乳房切除および再建手術を選択する女性が増えています。
HBOCと卵巣がん
●卵巣がん:遺伝的関与があるのは5~10%。近親者に卵巣がん患者がいる場合、いない人に比べ発症率が高いとされる。出産歴がない場合も発症リスクが高まる。
日本女性が生涯に卵巣がんにかかる確率は1.1%、87人に1人の割合です。自覚症状に乏しく、進行してから発見されることが多いため治療は厳しいものになります。
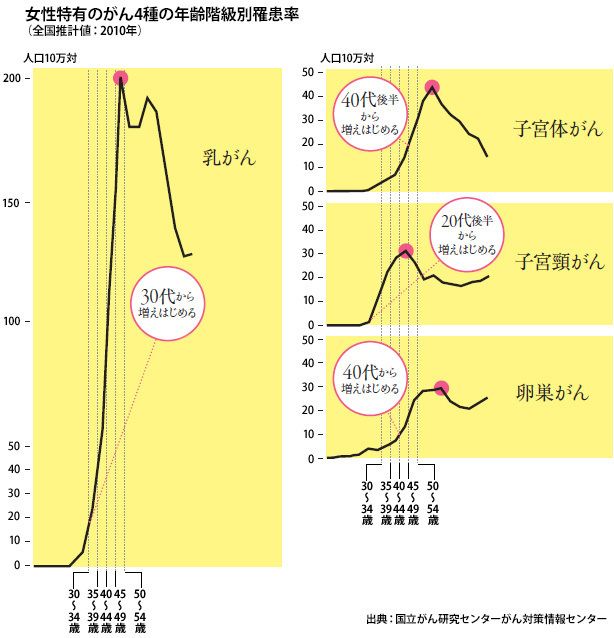
女性特有のがん4種の年齢階級別罹患率(全国推計値:2010年)
また、卵巣がんの5~10%はHBOCと関連しています。母方か父方に乳がんを発症した人が2人以上いる、2親等以内に卵巣がんを発症した人がいる、などの場合は遺伝子検査もリスク管理の選択肢のひとつ。検査費用は20~30万円で、検査前の遺伝カウンセリングは1回8000円~1万円です。
「もし遺伝子異常が発見された場合、HBOC卵巣がんを予防する理想の方法は、妊娠・出産を終えた時点で卵巣と卵管を切除する“アンジーの選択”(http://woman.president.jp/articles/-/623)です。というのも、卵巣がんは早期に発見することが困難だからです。したがって、すぐの手術が難しい場合は、30歳から半年に1回は婦人科検診と血液検査を受け、早期発見・治療を意識してください」
欧米では予防手段として、低用量ピルの服用が試みられています。排卵刺激を抑制し、卵巣を保護する効用が期待できます。
子宮頸がんと子宮体がん
●子宮頸がん:およそ9割が性交渉により感染するHPV(ヒトパピローマウイルス)に関連。喫煙も危険因子に。最近は一部の型のHPV感染を予防するワクチンが使用可。
●子宮体がん:およそ8割が女性ホルモン(エストロゲン)の継続的な刺激による発生といわれる。肥満、閉経が遅い、妊娠・出産経験がないなどの場合、発症リスクが上昇。
近年、子宮から膣にむかう管の部分にできるがん――子宮頸けいがんの発症が20~30代前半で増加しています。
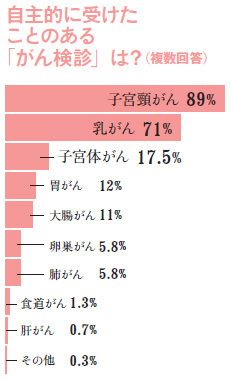
子宮頸がんの約9割はセックスを感染ルートとしたHPV感染が原因。普通に性生活を営んでいれば、生涯を通して5人に4人が1度は感染します。
幸い、子宮頸がん検診の精度は高く、がん化する前の異常な細胞(異形成)を検出できます。異形成のほとんどは自然に治癒しますが、一部は「がん化」するため、異形成が見つかった場合は、定期検査でリスク管理が必要です。
がん化直後であれば、子宮頸部だけを切除する手術でほぼ100%治癒します。また、この時点なら赤ちゃんを育てる子宮そのものは無事ですから妊娠・出産も大丈夫。子宮頸がんは若いからこそ、こまめな検診によるリスク管理が必要ながんです。
子宮の中に生じる子宮体がんは閉経前後の40代後半~50代で発症が増加します。女性ホルモンのエストロゲンが関与しているため、妊娠・出産経験がない、閉経が遅い、肥満(脂肪細胞でエストロゲンが産生されます)などが重なると発症リスクが上昇します。
女性である以上、発症リスクは免れません。せめて過度な肥満を避けてリスク軽減を心がけましょう。
「30代、40代の女性は家庭と仕事の両立を求められストレスフルな毎日を送っていることでしょう。検診も忙しさにまぎれて先延ばしにしてしまいがちですね。本来なら社会の仕組みから変わるべきですが、ご自身でもワーク・ライフ・バランスを見直してみてください。がんを含めた病気に対する一番のリスク管理になるはずです」

1982年千葉大学医学部卒業、2005年聖路加国際病院ブレストセンター長(初代)・乳腺外科部長。10年6月から現職。患者を中心とする乳がんのチーム医療の第一人者。最近は根治性と美容面の両立を目指した乳房手術や遺伝性がんの診断・予防法の確立に注力している。日本乳癌学会理事長、NPO法人日本HBOCコンソーシアム理事長。好きな言葉は「日々是倖日」。
